EMERGENCIAS
OBSTÉTRICAS Y GINECOLÓGICAS
Las emergencias obstétricas
pueden presentarse en cualquier etapa del embarazo de una mujer, estas se dan
principalmente por patologías, cabe mencionar que muchas de estas comprometen
no solo la vida de la mujer, también del producto y requieren de asistencia
inmediata y un correcto manejo por parte del personal de atención
prehospitalaria y traslado para preservar la vida de los pacientes.
Debe tenerse siempre como
prioridad la estabilización y vida del paciente, tomando en cuenta que en el
embarazo se presentan muchos cambios fisiológicos que pueden agravar
condiciones pre existentes.
TERATOGÉNESIS
Alteración morfológica
inducida durante el embarazo, detectada durante la gestación en el nacimiento o
en la posterioridad.
CAMBIOS
FISIOLOGICOS EN EL EMBARAZO
Las adaptaciones anatómicas,
fisiológicas y bioquímicas durante el embarazo sn profundas, muchas de estas
comienzan después de la fecundación hasta el fin de la gestación. Entre los
cambios más destacables abarcan cambios cardiacos, cambios hemodinámicos y
hormonales.
-Volumen sanguíneo aumenta 50%
-Resistencia vascular
sistémica y pulmonar disminuye 20%
-Presión sistólica disminuye
de 5 a 10 mmHg
-Presión arterial diastólica
disminuye 10 a 15 mmHg
-Presión del pulso disminuye
-Frecuencia cardiaca aumenta
de 10 a 15 latidos por minuto
-Volumen sistólico aumenta
hasta 50%
Cabe mencionar que la posición
elevada del diafragma que ocasiona el crecimiento del producto, causa
desplazamiento del corazón y rotación axial, lo que puede producir un tercer
sonido cardíaco.
VOLUMEN
Y COMPOSICIÓN DE LA SANGRE EN EL EMBARAZO
El volumen circulante aumenta
hasta 45%, el plasma y los niveles de eritrocitos aumentan, pero la proporción
de ambos da la apariencia de anemia. El recuento de leucocitos se eleva y
ocasiona que la función se deprima. De igual forma hay disminución en el nivel
de albúmina sérica y menor proteica sérica, así como el aumento de factores de
coagulación. Una mujer embarazada es propensa a sufrir trombosis venosa
profunda o embolia pulmonar.
CAMBIOS
RESPIRATORIOS
Aumenta considerablemente el
consumo de oxígeno, en un embarazo normal y sin enfermedades pre existentes el
consumo es de hasta 20% mientras que en embarazos múltiples el consumo aumenta
30%, y en TDP de 40 a 60%.
PUNTOS
CLAVE DEL SISTEMA RESPIRATORIO
-Ventilación aumenta por
volumen tidal
-La frecuencia respiratoria
aumenta
-Aumento en la demanda de
oxigeno
-Pacientes anoxicas
SISTEMA
GASTROINTESTINAL
Durante el embarazo el vaciado
gástrico se retrasa y el tono del esfínter gasoesofágico se reduce, aumenta el
riesgo de aspiración y algunas mujeres embarazadas sufren de deshidratación por
náuseas y vómito.
SISTEMA
RENAL
Aumenta un 30% la filtración
glomerular, mientras que la hidroereteronofrosis aumenta un 30% y las
condiciones de micción son frecuentes, además del dolor de flanco.
HEMORRAGIA
DURANTE EL EMBARAZO
-Hemorragia de primer
trimestre: riesgo de aborto, ETG o embarazo ectópico
-Hemorragia de segundo
trimestre: DPPNI o placenta previa
-Hemorragia de tercer
semestre: rotura uterina o vasa previa.
URGENCIAS
PRIMER TRIMESTRE
ABORTO
ESPONTANEO: sucede antes de la 20 SDG y es la muerte fetal
que se caracteriza por presentar sangrado vaginal y cólicos.
Consideraciones importantes:
hemorragia masiva, EPI, peritonitis, sepsis y endometriosis.
EMBARAZO
ESTÓPICO: implantación embrionaria fuera del endometrio. Los
factores de riesgo incluyen embarazo ectópico previo, enfermedad pélvica
inflamatoria, uso de DIU, oclusión tubaria, cirugía pélvica previa,
reproducción asistida y tabaquismo.
ENFERMEDAD
TROBOBLASTICA: tumores caracterizados por una proliferación
anormal de truboblasto. Presenta sangrado escaso, fondo uterino mayor a lo
esperado, dolor pélvico, hiperémesis gravídica, preeclamsia y salida de
vesículas.
TRATAMIENTO:
-Traslado inmediato a un
hospital donde se pueda brindar la atención necesaria
-Monitoreo de signos vitales
-Mantener VA y oxigeno
-Si el sangrado es abundante
mantener metas de TAM >65 mmHg o TAS >90 mmHg con cristaloides.
PUNTOS CLAVE:
-La evaluación debe centrarse
en la paciente
-Más de una toalla empapada
por hora indica sangrado excesivo
-Hipotensión tratada con vía intravenosa,
reemplazo de líquidos.
-Brindar apoyo emocional
URGENCIA
SEGUNDO TRIMESTRE
Amenazan
la vida:
-PLACENTA
PREVIA: factores de riesgo hipertensión crónica, multiparidad,
gestación múltiple, edad materna avanzada, parto por cesárea anterior, legrado
uterino anterior y tabaquismo. Centrar tratamiento hemodinámico, manejo de
paciente con el mínimo de movimiento y nunca realizar tacto vaginal.
-DESPRENDIMIENTO
PLACENTARI O DPPNI: comprende la separación completa o parcial después
de la 20 SDG, la mortalidad en estos casos es de hasta 30%. Los factores de
riesgo incluyen enfermedades hipertensivas, tabaquismo, drogadicción, trauma
abdominal, multiparidad, edad materna arriba de los 35 años y déficit de ácido
fólico.
-Leve: hipertonía, sin
sangrado
-Moderada: hipertonía; con
dolor abdominal datos de choque y sufrimiento fetal
-Severa: hipertonía, dolor intenso,
choque hipovolémico, falla renal, coagulopatía y muerte fetal.
TRATAMIENTO:
-Asegurar permeabilidad de VA
y Oxigeno
-Dos vías intravenosas con
catéter grueso y corto
-Monitoreo materno y fetal
-Control de TAM, TAS y URESIS
-Puede requerir cesárea de
emergencia por el riesgo de infiltración hemática en miometrio y CID
-RUPTURA DE CICATRIZ UTERINA: rotura del útero puede ser primaria
(útero intacto o sin cicatrices) o secundaria (relacionada con incisión, lesión
o anomalía de miometrio).
Se caracteriza por presentar
bradicardia fetal, dolor abdominal, cese de la dinámica uterina, trastornos
hemodinámicos materno, hemorragia vaginal y hematuria.
TRATAMIENTO:
-Administrar oxígeno a lato
flujo
-Administración de
cristaloides 30 ml/kg fraccionado en cargas
-Transporte rápido
-Realizar compresión aortica
externa en casos con sangrado catastrófico.
-RUPTURA
DE LA VASA PREVIA: son raros los casos y requiere de
intervención inmediata para disminuir el riesgo de muerte fetal. Se caracteriza
por presentar hemorragia al momento de la ruptura de membrana, líquido
amniótico con sangre, sufrimiento fetal, tono uterino normal y buen estado
materno.
PUNTOS CLAVE:
-El sangrado vaginal en el
tercer trimestre a menudo se asocia con afecciones patológicas que pueden
potencialmente se mortales para la madre y el feto
-El 30% de estos casos
resultan en muerte fetal
-ENFERMEDAD
HIPERTENSIVA DEL EMBARAZO: es una de las complicaciones más
comunes:
-PA sistólica > 140 mm Hg
-PA diástolica > 90 mmHg
-En > de 2 ocasiones con 4 horas de diferencia
-PRECLAMSIA: síndrome
multi sistémico de severidad variable, especifico del embargo, caracterizado
por una disminución de la perfusión sistémica generado por vasopresores y
activación de los sistemas de coagulación.
Con datos de severidad:
presión arterial sistólica igual o mayor a 160 mmHg sistólica o 110 mmHg
diastólica en por lo menos dos ocasiones con 15 min. De diferencia. Signos y síntomas:
-Oliuria de menos de 500 ml en
24 horas
-Alteraciones visuales o
cerebrales
-Edema pulmonar
-Dolor epigástrico o en
cuadrante superior derecho
-Trombocitopenia
-Cefalea
TRATAMIENTO:
-Acceso IV/IO
-Monitorización cardiaca
-Trasladada en de cubito
lateral izquierdo
-Profilaxis anticonvulsiva;
vigilar el estado mental, depresión ventilatoria y reflejos
-Monitorización fetal continua
-Antihipertensivos
ECLAMPSIA: aparición
de una o más convulsiones y/o coma en el contexto de la preclamsia y en
ausencia de otras condiciones neurológicas.
SINDROME DE HELLP:
complicación aguda de la preclamsia, manifestaciones clínicas:
-HTA 84%
-Proteinuria 74%
-Epigastralgia 70%
-Nausea y vómito 36%
-Cefalea 30%
Con
menor riesgo:
-Pérdida del tapón mucoso
-Cervicitis o ectropión
cervical
-Trauma vaginal
ATENCIÓN
DEL PARTO EUTOCINO
PRESENTACIÓN
DEL FETO


PARTO
INMINENTE
-Abultamiento de periné
-Sensación de defecar
-Sensación de pujo
ATENCIÓN
DEL PARTO EUTÓCICO
1.- Prepare el materia estéril
(campos, pinzas o clamps y amniotono, material para RENEO)
2.- Acondicione el clima y la
luz
3.- Guíe al producto, proteja
el periné (Ritgen)
4.- Una vez expulsado
administre oxitocine
5.- Siga ReNeo
6.- El alumbramiento tomará
entre 5 y 30 minutos, mantenga tenso el cordón, junto con maniobra de
Brand-Andrews
7.- Revise tono uterino,
cavidad vaginal y la integridad de la placenta (en ese orden)
8.- Reponga líquidos si es
necesario
PARTO
PÉLVICO
Sucede cuando el feto en
situación longitudinal, presentar el polo pelviano en el estrecho pélvico
superior.
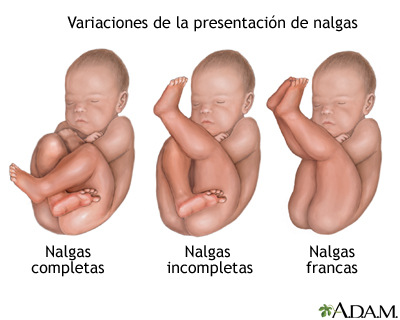
MANEJO:
1.- Dejar salir las nalgas
2.- Cadera posterior -> cadera anterior
3.- Rotación externa (espalda anterior)
4.- Salida de piernas
5.- Asa de cordón
6.- Toma las crestas iliacas con apósito o toalla (Maniobra
de Bracht)
7.- Liberar escapulas y sacar brazos
8.- Salida de cabeza fetal (Maniobra de Mauriceau)
DISTOCIA
DE HOMBROS
La distocia de hombros (DH) se define como el fallo en la
salida del tronco fetal, que precisa maniobras obstétricas adicionales para la
extracción de los hombros fetales, durante el parto vagina, una vez que la
tracción moderada de la cabeza hacia abajo ha fallado.
-Macrosomía fetal: en productos de menos de 4 kg de peso y
es el de menor riesgo
-Diabetes mellitus: con una incidencia mayor de DH
-Antecedentes de DH
-Alteraciones del parto
-Embarazo postermino
-Obesidad y ganancia de peso elevada durante el embarazo
PROTOCOLO
H-
Call
for help / Pida ayuda
E-
Epidiotomy
/Episiotomia
L- Legs (Mc Roberts) / Piernas
P-
Pressure
suprapubic / Presión suprapúbica
E-
Enter
manouver /Maniobras internas
R- Remove
the posterior arm / Retirar brazo posterior
R- Roll
the patient / Rote al paciente
HEMORRAGIA
POSTPARTO
De acuerdo a la OMS la
hemorragia obstétrica es la pedida de 500 ml de sangre o más desde el tracto
genital tras un parto vaginal o 1000 ml tras una cesárea.
↓
hematocrito > 10% (prenatal-posparto) = necesidad de transfusión
PREMISAS
BÁSICAS
1.- Control de la hemorragia
2.- Diagnostico precoz
3.- Reposición de volumen
PROBLEMAS
PARA EL DIAGNOSTICO
-La estimación visual es
subjetiva
-La hemorragia de 500 -1000 ml
en raras ocasiones compromete el estado materno
-La repercusión de la
hemorragia en la mujer depende de su estado de salud previo
Cuando la paciente presenta
hemorragia es necesario el uso de recipientes graduados visuales si es posible
o bien calcular, pero de gasa, apósitos o material que haya sido usado para
controlar la hemorragia para estimar la gravedad de la hemorragia.
Índice de shock (0.9)
FC
(LPM)
|
TA
SISTOLICA (mmHg)
|
80
|
90
|
90
|
100
|
100
|
111
|
110
|
122
|
120
|
133
|
Hemorragia obstétrica severa (regla del 30)
TA
sistólica
|
↓30
mmHg
|
Pulso
|
↑ 30
lpm en la frecuencia cardíaca
|
Hemoglobina
|
↓ 30 % (aprox.
3 g/dl)
|
Hematocrito
|
↓ 30 %
|
Pérdida
sanguínea estimada
|
↓ 30 %
del volumen estimado (70 ml/kg adulto)
(100
ml/kg durante la gestación).
|
Cuando un paciente sangra a
una velocidad de 25 ml/min o 1500 ml/h la hipotensión definida como sistólica
< 90 mmHg se presentará en 1 hora la muere se presentará en 2 horas.
MANEJO
DE HEMORRAGIA POST PARTO
-Maniobra bimanual
-Compresión aortica externa
-NASG (reduce hasta en un 50%)
-Taponamiento con balón intrauterino (balón de bakri)
TRANSPORTE
DE UIDADOS CRÍTICOS DE PACIENTES EMBARAZADAS
-La salud de la madre debe
considerarse como primera prioridad, es importante tomar las medidas necesarias
para preservar la vida de la paciente
-Es obligación del personal de
atención prehospitalaria y de traslado realizar un examen físico completo y
sobre todo monitorización hemodinámica, así como de todos los signos vitales de
forma continua
-Si la paciente ya se
encuentra en trabajo de parto, deberá realizarse examen vaginal para evaluar el
plano en el que se encuentra el producto, si el parto es inminente el personal
debe asistir de acuerdo a los protocolos y pasos que se mencionaron
anteriormente. En caso de que el parto sea inminente el traslado debe
retrasarse y no realizarlo durante el parto.
-Manejo de paro cardiaco si es
necesario (reglas estándar de RCP), desconectar los monitores fetales antes de
la desfibrilación, lateralizar a la izquierda el útero para realizar maniobras
efectivas, las pacientes embarazadas corren mayor riesgo de sufrir hipoxia.
CIRCULACIÓN
FETAL, OXIGENACIÓN Y FRECUENCIA CARDIACA
-El contenido de oxígeno en el
feto es más bajo que el de la madre
-El feto en desarrollo recibe
oxígeno de la sangre de su madre a través de la placenta
-El feto tiene una reserva de
oxigeno de 1 a 2 minutos si se interrumpe el suministro de oxígeno de la madre
-Durante el parto, el
suministro de oxígeno fetal se repone entre contracciones
EVALUACIÓN
FETAL:
-Comenzar con vía aérea, respiración y circulación (ABC)
-La madre debe sentir 10 o más movimientos cada 2 horas
-Disminución o ausencia de movimientos es un dato de alarma
y es necesario el traslado inmediato para estos casos
-Usar doppel o estetoscopio pinard fetal para detectar
latidos cardiacos fetales
-El latido cardíaco fetal normal es de 110-160 latidos por
minuto, es necesario el monitoreo fetal intermitente
EMERGENCIAS
GINECOLÓGICAS
-PATOLOGIA
ANEXIAL AGUDA: requiere de una estabilización hemodinámica inmediata,
reanimación hídrica, administración de analgésicos y antieméticos
-CUADROS
CLÍNICOS QUE SE MANIFIESTAN PRINCIPALMENTE COMO DOLOR PÉLVIOC MAS DISTENCIÓN
ABDOMINAL DE INCIO MAS O MENOS BURSCO:
1.-
Enfermedad pélvica inflamatoria: síndrome clínico caracterizado
por dolor pélvico y flujo vaginal.
2.-
Infección ascendente de microorganismos procedentes del cérvix:
tiene distintos espectros de gravedad, de leve a letal, incluye endometritis,
salpingitis, absceso tubo ovárico y peritonitis. Los factores de riesgo son
ETS, múltiples parejas sexuales, infección en compañero sexual, EPI previa,
edad entre los 15 y 25 años, uso de DIU y duchas vaginales.
CUADRO CLINICO DE ENFERMEDADES
PÉLVICAS INFLAMATORIAS E INFECCIOSAS
-Secreción vaginal anormal
-Secreción purulenta
-Sangrado uterino anormal
-Dolor abdominal agudo
-Fiebre
-Escalofrío
-Disuria
-Nausea/vomito
-Taquicardia
-Hipotensión
-EMA
CAUSAS:
1.-
Síndrome de hiperestimulación ovárica
2.-
Rotura y hemorragia de quiste ovárico
3.-
Torsión ovárica: rotación parcial o completa del pedículo
vascular ovárico
TORCIÓN OVARICA
|
ROTURA/HEMORRAGIA
QUISTE OVARICO
|
SHO
|
|
ANAMNESIS Y EXPLORACIÓN
|
-Hipotensión
-Taquicardia
-Dolor hipogástrico
-Irritación peritoneal
-Nauseas/vomito
-Fiebre
|
-Normotensa
-Ligera taquicardia
-Dolor hipogástrico súbito
intenso
-Irritación peritoneal
-Nauseas/vomito
|
-Hipotensión
-Taquicardia
-Dolor abdominal agudo
difuso
-Distensión abdominal
-Disnea
-Nauseas/vomito
|
Descartar embarazo ectópico,
diverticulitis, IVU y apendicitis.
|
|||
MANEJO:
1.- Tratamiento de acuerdo a la patología
2.- Manejo de ABC
3.- Monitoreo
4.- Tratar complicaciones (choque séptico)
-Reanimación hídrica (30 m/kg/ ® fraccionar en cargas).
-Traslado a hospital con servicio de ginecobstetricia.
BIBLIOGRAFÍA:
1.- AAOS. (2011). Capítulo 20: Emergencias Obstétricas y
Ginecológicas. 2020, de PIDEME Sitio web: https://s3-us-west-1.amazonaws.com/pideme/pideme2017/Diplomado+Aeromedicina/Capitulo23/res/html5.html















No hay comentarios.:
Publicar un comentario